Зачем нужно проверять уровень холестерина?
Холестерин – что это?
Холестерин — одно из важнейших веществ для любого живого существа, относящегося к царству животных. Этот жирный одноатомный спирт (то есть это вещество, которое относится к липидам – один из естественных промежуточных продуктов обменных процессов.
Название «холестерин» происходит от греческого слова «chole» (желчь) и «stereo» (твердый, жёсткий), так как впервые он был обнаружен в желчных камнях, т.е. в твердом виде. Он циркулирует в крови и используется в качестве строительного компонента для всех клеток организма (холестерин можно обнаружить в большом количестве в мышцах, мозге и печени), а также участвует в выработке многих половых гормонов.
Холестерин является жизненно необходимым веществом, т.к. он играет очень важную роль в метаболизме клеток. Он является необходимым компонентом всех клеточных мембран и принимает участие в выработке всех стероидных гормонов, включая тестостерон, эстроген и кортизол. Он также необходим для мозга, и снабжает ткани организма антиоксидантами.
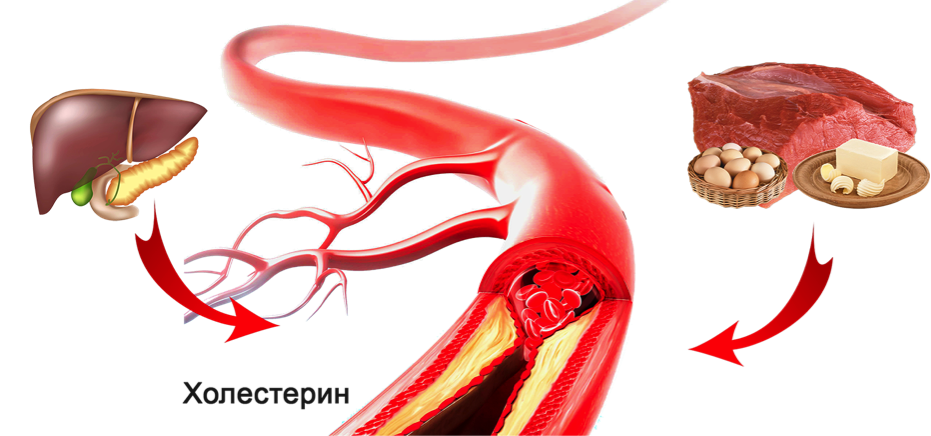
Основная часть холестерина вырабатывается в организме человека – это около 80% всего объема, остальная масса (20%) поступает с продуктами питания (молоко, мясо, яйца). Основной синтез холестерина происходит в печени (здесь образуется 4\5 общего количества липидных молекул). Меньшее их количество синтезируется в других клетках (в почках, кишечнике, потовых железах – в них образуется до 1\5 липидов). Из кишечника или печени холестерин поступает в кровь.
Всего в течение дня организм взрослого человека синтезирует около 1 г холестерина. После его использования (переработки в желчь, обустройства новых мембран, синтеза витаминов и гормонов) избыток выводится. Это составляет около 100 мг в день или 1\10 от синтезированного количества. Таким образом, поступление и расход липидов уравновешивают друг друга.
Проблемы начинаются тогда, когда человек употребляет слишком много жирной пищи или когда нарушен обмен веществ и выработка холестерина в печени.
Тогда в крови и сосудах начинают накапливаться свободные липопротеины низкой плотности («плохой» холестерин). При этом резко возрастает риск развития серьёзных сердечно-сосудистых заболеваний.
«Хороший» и «плохой» холестерин
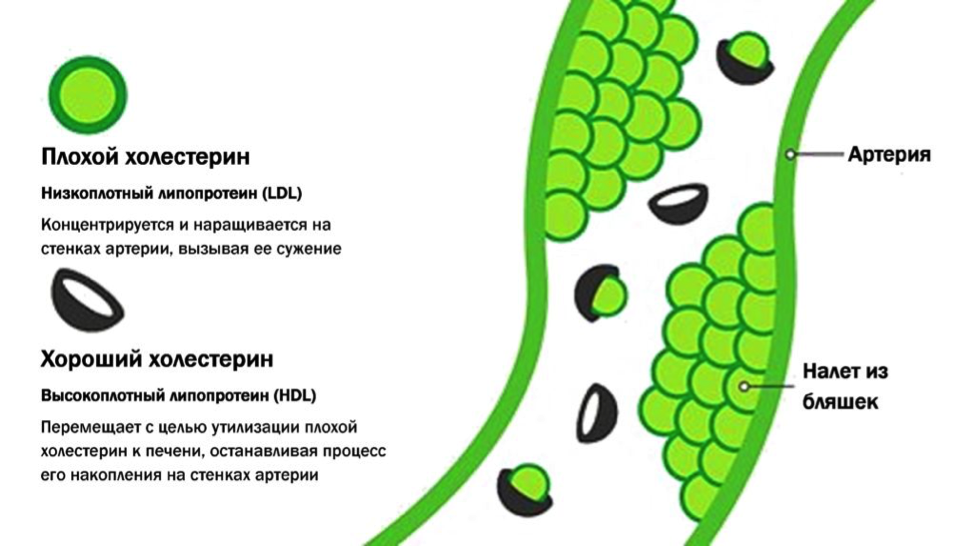
По большей части холестерин транспортируется в крови не в чистом виде, а в комплексных соединениях, которые бывают 2 видов: липопротеины низкой плотности (ЛПНП) и липопротеины высокой плотности (ЛПВП).
ЛПВП называют «хорошим» липопротеином, так как он убирает холестерин со стенок артерии, в то время как ЛПНП (именуемый «плохим») переносит холестерин из печени в артерии, где он откладывается на стенках как жирное вещество, в виде бляшек, возникает атеросклероз сосудов.
ЛПНП переносит в крови по организму 75% холестерина. Однако этот холестерин иногда подвергается процессу окисления (и превращается в неустойчивую молекулу), что позволяет ему проникать внутрь стенок артерий, тем самым создавая опасность. Организм вырабатывает антитела в ответ на окисленные ЛПНП. Эти антитела вырабатываются в таком большом количестве, что вызывают воспаление, которое приводит к дальнейшему повреждению стенок артерии.
ЛПВП, наоборот, приносят организму пользу. Как уже говорилось выше, они удаляют холестерин со стенок артерии и возвращают его в печень. Кроме того, было доказано, что они предотвращают окисление ЛПНП, а также сохраняют артерии открытыми и чистыми.
Атеросклероз и гиперлипидемия.
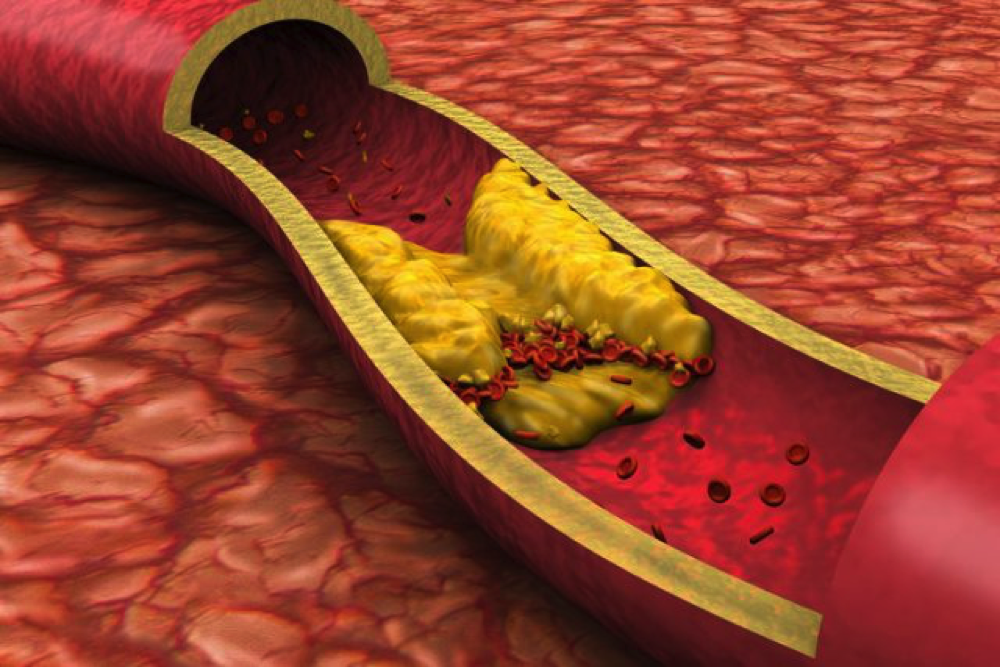
Атеросклероз (от греч. athere — кашица и sclerosis — уплотнение) — системное заболевание, поражающее артерии эластического (аорта, подвздошные сосуды) и мышечного (коронарные, сонные, внутримозговые, артерии верхних и нижних конечностей) типа, характеризуется отложением и накоплением в стенке сосуда ЛПНП («плохого» холестерина) с последующим реактивным разрастанием соединительной ткани и образованием атеросклеротических бляшек.
В настоящее время общепризнано, что атеросклероз — заболевание, связанное с влиянием различных внешних и внутренних факторов, среди которых основное значение имеют наследственные, средовые и пищевые. При различных формах атеросклероза роль отдельных факторов варьирует. Так, у людей с семейными наследственными формами раннего атеросклероза на первый план выступают генетические факторы, тогда как массовое распространение атеросклероза связано главным образом с факторами среды и особенностями питания. Часто отмечается сочетание различных факторов, причем некоторые присоединяются в ходе развития заболевания.
Факторы риска атеросклероза.
· Возраст старше 40 лет для мужчин и старше 50 лет для женщин
· Мужской пол. Мужчины чаще и на 10 лет раньше женщин заболевают атеросклерозом в связи с тем, что они чаще курят и больше подвержены воздействию стрессовых факторов.
· Наследственность, отягощенная по атеросклерозу (инфаркт миокарда, инсульт в семье у мужчин моложе 50 лет и у женщин моложе 60 лет).
· Патологически высокий уровень содержания в крови триглицеридов, холестерина, атерогенных липопротеинов — гиперлипидемия
- Артериальная гипертензия.
- Курение.
- Нарушение толерантности к глюкозе, сахарный диабет.
- Избыточная масса тела.
- Гиподинамия.
- Хроническая болезнь почек
- Особенности личности и поведения — так называемый стрессовый тип.
- Подагра.
Гиперлипидемия (нарушения обмена липидов)
Большинством авторов гиперлипидемия признается как ведущий фактор риска атеросклероза. Что интересно, причины гиперлипидемии и атеросклероза совпадают, что указывают на сильную взаимосвязь обоих патологических состояний.
Причины гиперлипидемии
- Пожилой возраст
- Пол (мужской)
- наследственная предрасположенность,
- ожирение,
- рацион с высоким содержанием жиров,
- недостаток физической активности
- умеренное или значительное злоупотребление спиртным,
- курение
- сахарный диабет,
- снижение функции щитовидной железы.
- Продолжительный прием некоторых лекарственных препаратов (гормональные контрацептивы, глюкокортикостероиды
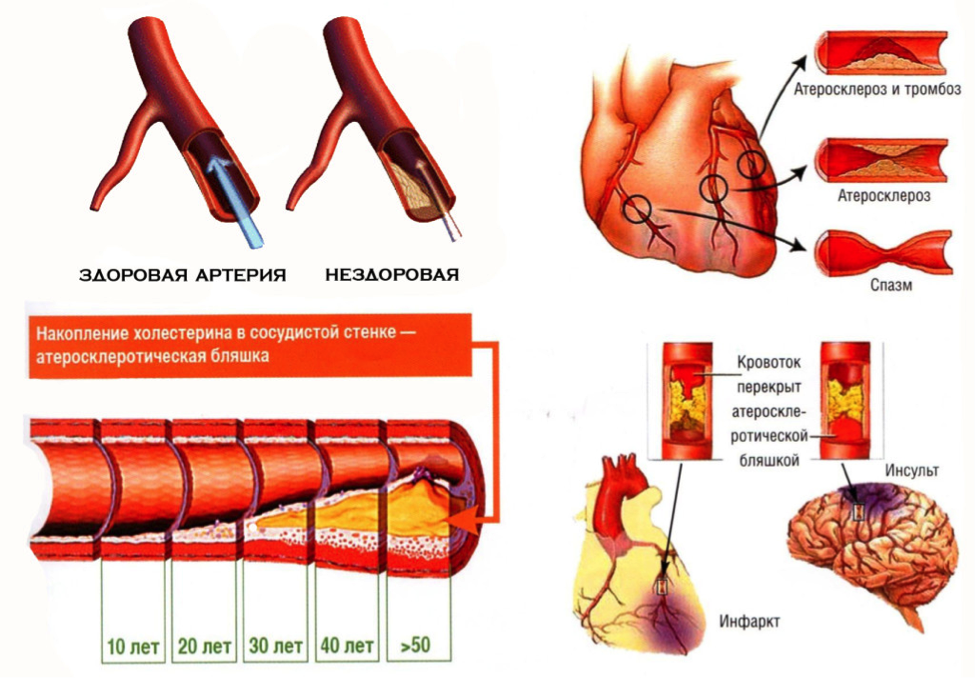
Механизм развития атеросклероза. Атеросклеротические бляшки.
Механизм развития атеросклероза довольно сложен, в основе его лежит нарушение процессов обмена липидов.
- На начальной стадии среди полного внешнего благополучия на внутренней стенке артерий начинаются структурно-клеточные изменения, вызывающие ответную реакцию соединительной ткани — разрастание;
- Проплывающие с током крови ЛПНП («плохой» холестерин) захватывается клетками набухшей внутренней оболочки артерии и осаждаются на ней;
- Формируется атероматозная (атеросклеротическая) бляшка, основой которой становятся ЛПНП («плохой» холестерин).
Развитие атеросклеротического процесса по длине сосуда называется нестенозирующим атеросклерозом
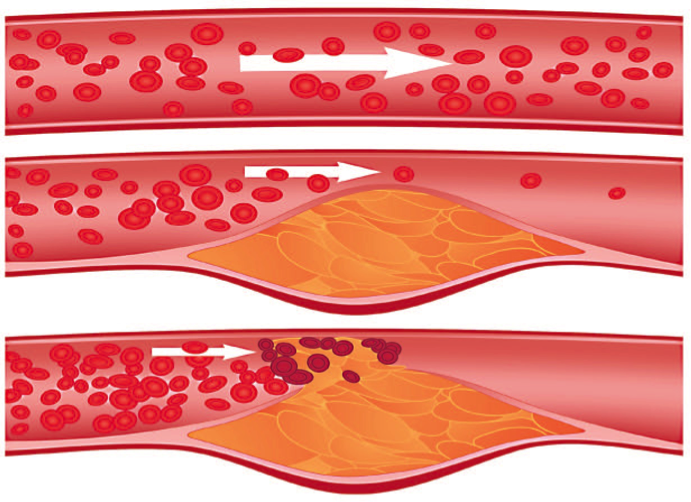
- По мере накопления вредных холестериновых компонен-тов, бляшки начинают возвышаться над поверхностью интимы, продвигаются в просвет сосуда и таким образом сужают его.
Это уже стенозирующий атеросклероз, грозящий впоследствии перекрыть сосуд, поскольку просвет артерии с течением времени продолжает уменьшаться, вплоть до полного закрытия его.
Интересно, что сужение до 70% может оставаться незамеченным, а процесс бессимптомным. Лишь окклюзия (полное закрытие) сосуда, приводящая к острой ишемии (как вариант последствий стенозирующего атеросклероза), может стать «громом средь ясного неба»;
- На более поздних этапах фиброзные бляшки могут изъязвляться и кальцинироваться, что еще больше усугубляет ситуацию, поскольку создаются хорошие условия для образования тромбов.
Неустойчивые бляшки могут разорваться и вызвать образование кровяного сгустка внутри артерии. Эти тромбы в конечном итоге могут заблокировать артерию и вызвать сердечный приступ.
Данный механизм характерен не только для артерий сердца. Атеросклеротические бляшки могут образоваться практически во всех артериях сосудистой системы человека (в аорте, артериях головного мозга, шеи, нижних и верхних конечностей, артериях внутренних органов и т.д.).
Образование атеросклеротической бляшки и развитие тромбоза.
Атеросклероз сосудов – грозное заболевание, значительно ухудшающее качество жизни больного. Имея множество причин возникновения и неострое течение, заболевание на первых стадиях своего развития имеет скрытые симптомы и часто протекает незаметно для больного, который, боясь обращаться к врачу, предпочитает игнорировать симптомы, вместо того, чтобы узнать, как избавиться от атеросклероза. А когда проблема становится очевидной, время упущено, и атеросклероз поразил большинство сосудов организма.
Следует заметить, что в плане атеросклероза нет особого повода для успокоения в молодом возрасте, его просто не нужно путать с артериосклерозом (артериокальциноз), когда с возрастом разрастается соединительная ткань, и откладываются соли кальция, а в итоге — уплотняются все слои артериальной стенки, и сосуд теряет свои функциональные способности.
Симптомы атеросклероза сосудов
Атеросклероз зачастую является результатом неизменно высокого уровня холестерина в крови. Проявлениями атеросклероза могут быть:
- стенокардия (боль в груди при физической нагрузке)
- инфаркт миокарда
- нарушения ритма сердца
- резкие боли в груди или спине (аневризма аорты)
- головокружение, пошатывание при ходьбе, внезапное онемение или потеря чувствительности в той или иной части тела
- острое нарушение мозгового кровообращения (инсульт)
- перемежающаяся хромота (синдром Шарко — боль в ногах при ходьбе)
- резкие боли в животе (ишемия внутренних органов при атеросклерозе артерий внутренних органов)
- неконтролируемая артериальная гипертония (вследствие атеросклероза артерий почек).
- розовато-желтые отложения под кожей (ксантомы), особенно вокруг век или на сухожилиях голени (связаны с семейной гиперхолестеринемией)
Если у вас имеются какие-либо из перечисленных состояний обязательно обратитесь к врачу.
Грамотную консультацию специалиста можно получить в Клиника-НМ г.Орехово-Зуево, ул. Дзержинского, 41
Контроль уровня холестерина
Контролируя уровень холестерина, мы улучшаем общее состояние здоровья, повышаем выносливость нашего организма, а также в целом улучшаем качество жизни.
После 40 лет рекомендуется 1 раз в год сдавать липидограмму – анализ крови, определяющий уровень общего холестерина в крови человека. Исследуется, в каком соотношении присутствует в плазме крови «плохой» холестерин и «хороший».
Анализы Вы можете сдать в Клиника-НМ, Дзержинского, 41
Липидограмма или липидный спектр включает в себя
- общий холестерин
- ЛПНП
- ЛПВП
- Триглицериды
Расширенный липидный спектр требуется людям, перенесшим сердечно-сосудистое событие (инфаркт миокарда или инсульт), либо с отягощенной наследственностью по сердечно-сосудистым заболеваниям (инфаркт в семье у мужчин <55лет и женщин <60 лет)
- Триглицериды
- Холестерин общий (холестерин)
- Холестерин-ЛПВП (Холестерин липопротеинов высокой плотности)
- Холестерин-ЛПНП (Холестерин липопротеинов низкой плотности)
- Холестерин — ЛПОНП (Холестерин липопротеинов очень низкой плотности)
- Аполипопротеин А1
- Аполипопротеин В
- Липопротеин (a)
Анализ крови сдается из вены. Перед процедурой необходимо не есть примерно 12 часов, поэтому обычно исследования назначаются на утро. За неделю до анализа рекомендуется прекратить прием медикаментозных препаратов, изменяющих состав крови. Питаться нужно обычно, ничего не изменяя, чтобы результаты анализа были достоверными.
Результаты исследований должен обязательно рассмотреть специалист. Консультацию специалиста можно получить у нас в Клиника-НМ, ул. Дзержинского, 41.
Именно врач может определить, повышен ли ЛПНП, понижен ли ЛПВП. Врач может назначить пациенту специальную диету для нормализации уровня жирного спирта. При значительных, угрожающих показаниях ЛПНП или ЛПВП, специалист назначает такое лечение, которое поможет установить оптимальный баланс «плохого» и «хорошего» холестерина в организме.
Именно неправильное питание, в первую очередь, дает толчок к нарушению в обменных процессах, поражению стенок сосудов, их утолщению и формированию на них атеросклеротических бляшек.
Нормы общего холестерина, ЛПНП и ЛПВП
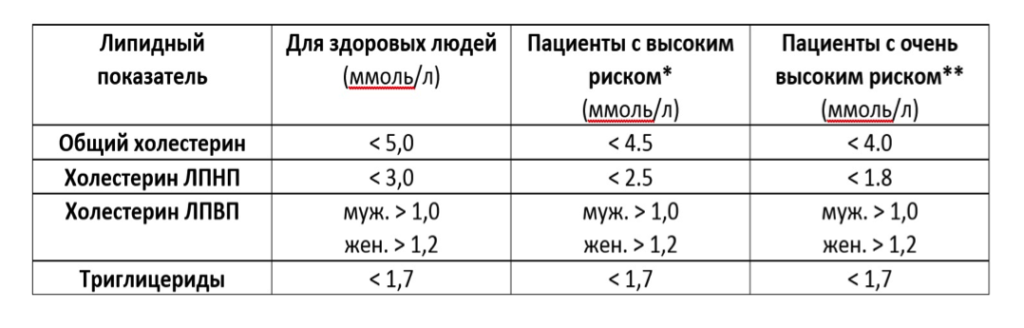
*-высокий сердечно-сосудистый риск
- Длительный стаж курения, ХС>8 ммоль/л, АД>180|110 мм рт ст
- Атеросклеротическая бляшка<50%
- Сахарный диабет неосложненный
- Хроническая болезнь почек умеренной степени
- 10-летний риск по SCORE 5-10%
**- очень высокий сердечно-сосудистый риск
- Наличие ишемической болезни сердца, инфаркта миокарда, ишемического инсульта, атеросклероза периферических артерий
- Атеросклеротическая бляшка >50% любой локализации
- Сахарный диабет осложенный или если есть дополнительные факторы риска (курение, артериальная гипертония, повышение общего холестерина)
- Тяжелая хроническая болезнь почек
- 10-летний риск по SCORE >10%
Таблица для определения сердечно-сосудистого риска (SCORE)
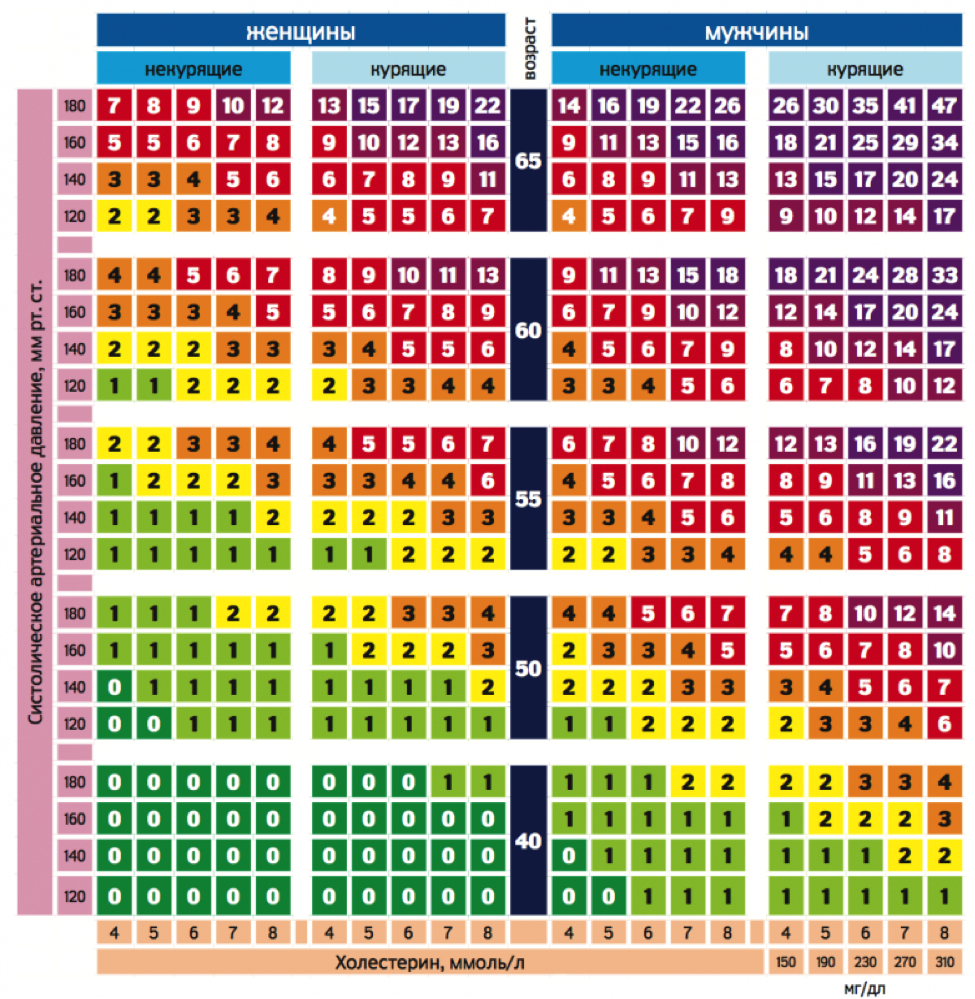
Риск смерти от сердечно-сосудистого заболевания в течение 10 лет
Очень высокий риск ≥ 10%
Высокий риск ≥5% и <10%
Средний риск ≥1% и <5%
Низкий риск < 1%
Как снизить уровень холестерина?
Берите пример с атлетов и любителей фитнеса и можете быть спокойны за свой уровень холестерина. Приведенные выше факторы риска могут быть сведены к минимуму, а в некоторых случаях и совсем исчезнуть, если вести активный образ жизни.
Физические упражнения, здоровое питание, связанные с подготовкой к соревнованиям, помогают справиться с ежедневным стрессом. Стресс, гнев и раздраженность приводят к сердечным заболеваниям. Чем их меньше, тем ниже риск сердечно-сосудистых проблем.
Можно поддерживать тонус организма, работая на даче на свежем воздухе, можно заниматься танцами, скандинавской ходьбой, плаванием – все виды мышечной активности улучшают настроение и самочувствие, оказывая благоприятное воздействие на состояние сосудистого русла.
Андроидный тип ожирения, когда лишний жир распределяется на талии и животе, – серьезный фактор риска получить диабет, гипертонию, ИБС, атеросклероз. Проверьте свои параметры: максимальная окружность талии – 94 см (для мужчин) и 84 см (для женщин). В борьбе с лишним холестерином важную роль играет контроль веса тела.
Опасная связь между курением и уровнем общего холестерина давно изучена и задокументирована во многих научных трудах. Курение очень заметно нарушает баланс плохого и хорошего холестерина (ЛПВП) в пользу плохого (ЛПНП). Уровень холестерина сильно зависит от количества выкуриваемых в день сигарет и от интенсивности курения.
Не стоит забывать об опасности нарушения нормального уровня холестерина. Плохой холестерин, совместно со свободными радикалами табачного дыма усиливают атеросклеротический процесс. Курение удваивает риск заболевания болезнями сердца, головного мозга и т. д. Пренебрежение этим может привести к тяжелым, опасным для жизни заболеваниям. При отказе от курения, как правило, уровень хорошего холестерина повышается, а плохого понижается. Следовательно, риск заболевания или прогрессирования атеросклероза сосудов не только снижается, — повышается защита сосудов от атеросклероза, а значит, снижается и риск заболеть тяжелыми заболеваниями сердца, головного мозга и т. д.
Чтобы избежать развития дислипидемии, необходимо выполнять следующие правила:
- Нормализовать вес,
- Вести активный образ жизни,
- Избегать стрессов,
- Регулярно проходить профосмотры,
- Правильно питаться,
- Бороться с курением и алкоголизмом,
- Своевременно и правильно лечить заболевания, приводящие к дислипидемии.
Диетотерапия
показана при проявлениях дислипидемии и заключается в ограничении поступления в организм животных жиров. Больным следует употреблять продуты, богатые витаминами и пищевыми волокнами. При этом калорийность дневного рациона должна соответствовать физическим нагрузкам пациента. Жирное и жареное мясо необходимо заменить на отварную морскую рыбу, курицу, индейку, а сливочное масло — на растительное. Много жиров, особенно скрытых, содержится в колбасных изделиях, промышленных сырах. Большую часть рациона должны составлять овощи, фрукты, ягоды, злаковые, обезжиренные молочнокислые продукты, бобы, зелень.
НУЖНО увеличить в рационе продукты, богатые пищевыми волокнами
Овес и злаковые – безопасный способ коррекции ЛПНП. Если на завтрак заменить привычный бутерброд овсяными хлопьями и зерновыми продуктами из пшеницы, ржи, гречихи, имеющаяся в них клетчатка нормализует холестерол, усилит перистальтику кишечника.
Бобовые уменьшают холестерин благодаря растворимой клетчатке. Они, как и соя, содержат белок, заменяющий красное мясо, опасное при повышенном ЛПНП
НЕОБХОДИМ прием продуктов, богатых фитостеролами
| Средства для снижения холестерина | Уровень фитостерина в 100г продукта |
| Рисовые отруби | 400 мг |
| Пророщенная пшеница | 400 мг |
| Кунжут | 400 мг |
| Фисташки | 300 мг |
| Подсолнечные семена | 300 мг |
| Тыквенное семя | 265 мг |
| Семена льна | 200 мг |
| Миндальные орешки | 200 мг |
| Орехи кедра | 200 мг |
| Оливковое масло холодного отжима | 150 мг |
В 1 ст. л. оливкового масла 22 мг фитостеролов – достаточное количество для нормализации холестерина. Если использовать этот вид растительного масла вместо насыщенных жиров, показатели вредного холестерина уменьшаются на 18%
Добавки, снижающие уровень холестерина
Витамин Е. Является очень сильным антиоксидантом. Также считается, что он предотвращает разрушение ЛПНП холестерина и таким образом препятствует образованию жировых бляшек. Исследования показали, что у людей, принимающих витамин Е, снижается риск возникновения сердечно-сосудистых заболеваний.
Омега-3 жирные кислоты. Содержатся главным образом в рыбьем жире. Было доказано, что они защищают от воспалений, предотвращают образование тромбов и снижают уровень триглицеридов. Все это помогает снизить риск возникновения атеросклероза. Омега-3 можно употреблять в виде добавок или получать из натуральных продуктов: льняного семени, рапса и масла примулы.
Зелёный чай. В зелёном чае содержатся соединения, препятствующие возникновению атеросклероза. Эти фитохимические вещества (или полифенолы) улучшают метаболизм липидов и снижают уровень холестерола. Кроме этого, они являются и антиоксидантами.
Чеснок. Было доказано, что чеснок обладает свойствами, разжижающими кровь, а это, в свою очередь, препятствуют образованию сгустков в артериях. Кроме того, доказано, что он понижает уровень холестерола. Своими лечебные свойствами чеснок обязан серным соединениям, в частности, аллиину, которые входят в его состав. Рекомендуется употреблять сырой измельчённый чеснок.
Соевый белок. Эффект от соевых изофлавонов похож на эффект от эстрогенов: они снижают риск возникновения атеросклероза.
Генистеин также играет важную роль в предотвращения окисления холестерина ЛПНП, поскольку он обладает антиоксидантными свойствами.
Кроме того, соя помогает снизить уровень холестерина благодаря увеличению секреции желчных кислот.
Фолиевая кислота, Витамин B12 и Витамин B6. Было установлено, что низкий уровень витаминов В12 и В6, приводит к повышению уровня гомоцистина, который негативно влияет на работу сердца. Это значительно повышает риск развития атеросклероза и ишемической болезни сердца.
Гиполипидемическая диета
Практически неудобоваримое название диеты на самом деле легко и понятно расшифровывается – гипо означает меньше, недо-, а уж слово липиды (жир) известно всем стремящимся похудеть. Уменьшение количества жира, а также ненужного холестерина, поступающего извне – вот основные цели гиполипидемической диеты. По большому счету, диетой эта схема питания не является, разработанная медиками методика питания предназначена была в самом начале для сердечников с излишней массой тела и людей, перенёсших операции на сердце и сосудах.
Впоследствии гиполипидемическая диета была разрешена и рекомендована всем категориям здоровых людей, за исключением детей, подростков, беременных и кормящих женщин и инсулинозависимых пациентов. Диета помогает очищению организма от «плохого» холестерина и стабильному снижению веса. Разумеется, в целях закрепления результатов, необходима физическая нагрузка в разумных количествах.
Суть гиполипидемической диеты:
Суть гиполипидемической диеты в уменьшении потребляемых калорий за счёт практически полного отказа от жиросодержащих продуктов животного происхождения. Плюсы диеты в том, что строгого меню просто не существуют, гиполипидемическая диета построена таким образом, что продукты, рекомендованные к употреблению, человек компонует по своему усмотрению. Следует питаться 5-6 раз в день, небольшими порциями, исключить жарку продуктов, особенно в кляре и во фритюре, жидкость пить до еды или через час – после. Ужин не позднее 19-ти часов, если ложитесь спать очень поздно, то стакан обезжиренного кефира или любой фрукт безболезненно можно съесть после ужина.
Список запрещённых продуктов на гиполипидемической диете:
- Все виды животных жиров – маргарин, спред, свиной жир, а также кокосовое и пальмовое масло;
- Полуфабрикаты, консервы, продукты «быстрого питания»;
- Сало, жирные сорта мяса, копчёные продукты, колбасные изделия, насыщенные мясные бульоны;
- Красное мясо птицы;
- Мясные и птичьи субпродукты;
- Раки, моллюски, икра, креветки, осетровые;
- Паста, макаронные изделия и пельмени;
- Кондитерские изделия;
- Бананы, виноград;
- Хлеб и сдоба из пшеничной муки;
- Сладкие газированные и алкогольные напитки (наливки, пиво, ликеры, шампанское);
Список продуктов, рекомендованных к употреблению 2 раза в неделю на гиполипидемической диете:
- Постная телятина и говядина, белое мясо птицы, приготовленные на пару или отваренные, бульон на «второй» воде;
- Речная рыба;
- Молочные продукты;
- Картофель, запеченный или отваренный;
- Яйца и грибы;
- Орехи;
- Растворимый кофе, бокал сухого вина.
Список продуктов, рекомендованных к употреблению в неограниченных количествах на гиполипидемической диете:
- Растительное масло — оливковое, подсолнечное, льняное;
- Все виды овощей, содержащих мало крахмала: морковь, свекла, кабачки, баклажаны, капуста белокочанная, цветная и брокколи, редис, огурцы, томаты, фасоль, кукуруза, горох и т.д. в свежем виде, отваренные, запечённые или приготовленные на пару;
- Сезонные ягоды и фрукты с кожицей: смородина, малина, сливы, вишня, абрикосы, персики, яблоки, груши и т.д.;
- Листовые овощи (салат, шпинат, щавель, базилик) и зелень (укроп, кинза, петрушка, лук);
- Морская рыба, морская капуста, кальмары;
- Цельнозерновой хлеб;
- Крупы и блюда из них;
- Вода минеральная и талая, морс, компот, чай.
Вот примерный набор блюд, который может понизить холестерин без лекарств:
Завтрак:
- Каша из злаков на оливковом масле, геркулес или темный рис;
- Омлет (без желтков);
- Зеленый чай с медом или молоком;
- Хлеб из муки крупного помола, сухое печенье.
Перекус: Ягоды или яблоко, чай из шиповника, крекеры.
Обед:
- Суп из картофеля, моркови, зеленого горошка, лука, фасоли;
- Рыба паровая или запеченная с каким-нибудь салатом из овощей;
- Морковный, гранатовый или клюквенный фреш;
- Хлеб с отрубями.
Полдник: салат из моркови с растительным маслом, 2 фрукта.
Ужин:
- Говядина (нежирная) с пюре из картофеля;
- Творог низкой жирности;
- Чай, мед;
- Сухое печенье.
На ночь: стакан кефира.
Самолечение народными средствами – не такое уж безобидное занятие, ведь состояние здоровья и реакции организма у всех разные, поэтому фитотерапию и диету лучше применять под контролем специалистов.
Грамотную консультацию специалиста можно получить в Клиника-НМ, г. Орехово-Зуево, ул. Дзержинского, 41
Медикаментозная терапия
Чтобы избавиться от дислипидемии, необходимо с помощью лекарственных препаратов корректировать нарушения жирового обмена. Для этого больным назначают статины, фибраты, витамины и прочие препараты.
1. Статины — это группа лекарств, снижающих биосинтез холестерина в печени и разрушающих его внутри клетки. Они обладают выраженным противовоспалительным действием и улучшают эндотелиальные функции сосудов. «Розувастатин», «Аторвастатин», «Симвастатин», «Флувастатин» продлевают жизнь пациентам с атеросклерозом и предупреждают развитие тяжелых осложнений. Они не оказывают влияния на углеводный обмен и угнетают агрегацию тромбоцитов.
2. Фибраты — лекарства, применяемые при высоком уровне триглицеридов в крови. «Фенофибрат» повышает уровень ЛПВП, которые препятствуют развитию атеросклероза. Иногда их назначают совместно со статинами.
3. Ингибиторы абсорбции холестерина блокируют его всасывание в тонкой кишке. Единственным официально разрешенным препаратом данной группы является «Эзитимиб».
4. Смолы, связывающие желчные кислоты — «Колестипол» и «Холестирамин». Они не растворяют в воде и связывают желчные кислоты в просвете тонкого кишечника, предотвращая их обратное всасывание. Препараты данной группы назначают больным с семейной гиперлипидемией в качестве монотерапии или в комбинации с другими гипохолестеринемическими средствами.
5. Омега-3 полиненасыщенные жирные кислоты содержатся в большом количестве в рыбьем жире. Они уменьшают содержание в крови липидов, холестерина, ЛПНП, ЛПОНП и обладают антиатерогенным действием. Омега-3 — эффективное средство для профилактики и лечения атеросклероза, улучшающее реологические свойства крови и тормозящее тромбообразование.
6. Никотиновая кислота — «Ниацин», «Эндурацин». Эти препараты относятся к витаминам группы В и обладают выраженным гиполипидемическим действием.
Экстракорпоральная терапия применяется в тяжелых случаях, когда другие методы лечения становятся неэффективными. Основные методы экстракорпоральной детоксикации: гемосорбция, плазмоферез, УФО крови, ультрафильтрация, криопреципитация.
Нужно помнить, что:
- Назначить препарат и подобрать дозу может только врач!
- В некоторых случаях обязательно необходим прием препаратов, тогда как диетотерапия является второстепенным, дополнительным средством воздействия на холестерин!
Назначение статинов обязательно лицам с гиперхолестеринемией, сопутствующей следующим заболеваниям, так как их применение в комплексе с другими назначенными врачом препаратами достоверно снижает риск развития внезапной сердечной смерти:
- Лица старше 40 лет с высоким риском сердечно – сосудистой патологии,
- Ишемическая болезнь сердца, стенокардия,
- Перенесенный инфаркт миокарда,
- Операция аортокоронарного шунтирования или установка стента при ишемии миокарда,
- Инсульт,
- Ожирение,
- Сахарный диабет,
- Случаи внезапной сердечной смерти у близких родственников в возрасте до 50 лет.
Обращайтесь в Клиника-НМ, г. Орехово-Зуево, ул. Дзержинского, 41
Тел: +7(496)4-290-888, +7(910)4-290-88